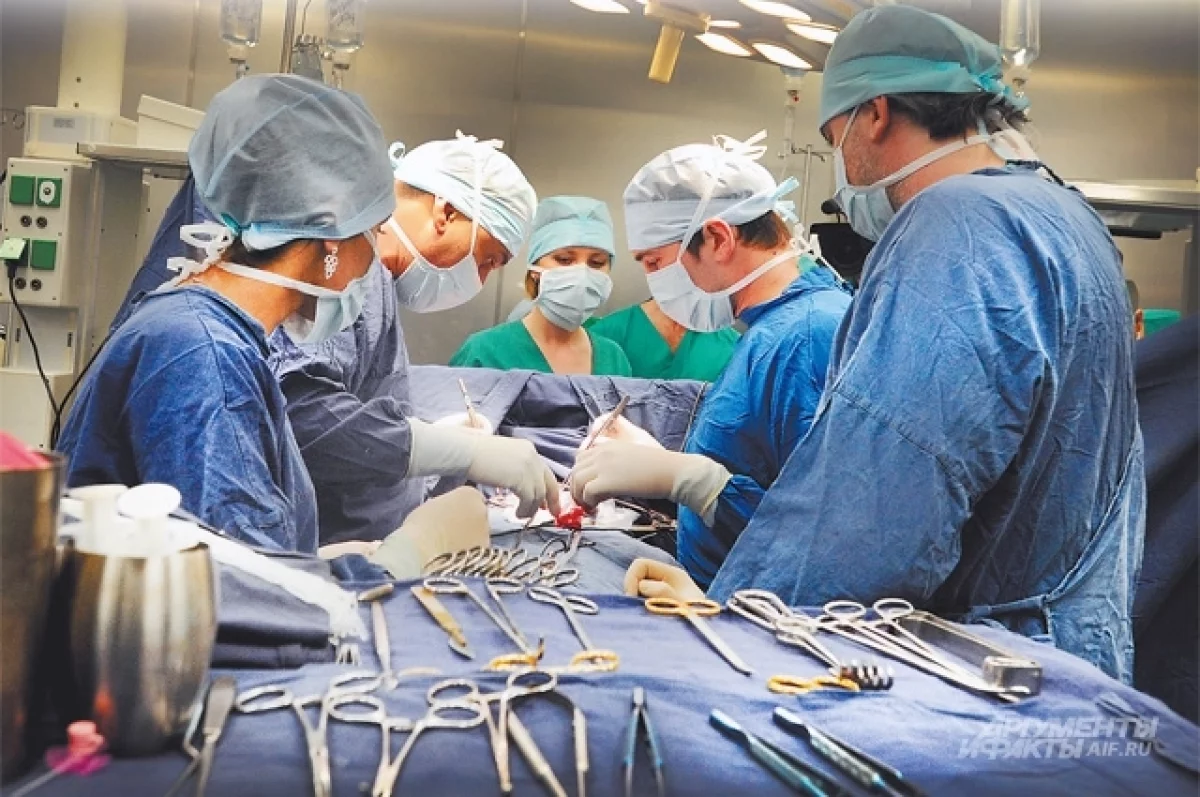
 С 2006 года в Нижегородской области врачи спасли более 500 пациентов, пересадив им внутренние органы. Люди, когда-то стоявшие на пороге смерти, сейчас спокойно работают, путешествуют, даже рожают детей.
С 2006 года в Нижегородской области врачи спасли более 500 пациентов, пересадив им внутренние органы. Люди, когда-то стоявшие на пороге смерти, сейчас спокойно работают, путешествуют, даже рожают детей.
Как медицина даёт надежду обречённым, рассказал nn.aif.ru доктор медицинских наук, профессор, главный внештатный трансплантолог министерства здравоохранения Нижегородской области Владимир ЗАГАЙНОВ.
Пересадить за 24 часа
Злата Медушевская, nn.aif.ru: – Владимир Евгеньевич, в каких случаях человека спасает только трансплантация органа?
Владимир Загайнов: – Операция необходима при любых финальных терминальных стадиях воспалительных или аутоиммунных болезней почек, печени, поджелудочной железы, сердца. Возрастных ограничений нет.
Но детям органы пересаживают только в столичных медицинских учреждениях, или юные пациенты на поддерживающей терапии дожидаются совершеннолетия в своём регионе.
Пациент приходит к нам с определённым набором анализов. Медики оценивают ситуацию и принимают окончательное решение о пересадке.
– Кто становится донором органов?
– В 50% случаев – кровные родственники. В остальных случаях это посмертные доноры. Например, при скоротечном инсульте у человека умирает мозг, но другие органы какое-то время работают, и их можно пересаживать. Обязательное условие – потенциальный посмертный донор не должен при жизни иметь хронических, особенно инфекционных, болезней органов, а также онкозаболеваний.
Один умерший способен спасти жизнь семерым пациентам. В христианстве есть понятие малого подвига Христа, когда Спаситель всего себя отдал во благо людей. На мой взгляд, посмертные доноры повторяют этот христианский подвиг.
– Кто определяет, что органы у умершего человека можно изъять?
– Есть процедура диагностики смерти мозга. Она существует ещё с 1960-х годов. В Нижегородской области работает Центр органного донорства, есть алгоритм, кто кому и куда должен сообщать о наличии потенциального посмертного донора. На место выезжают специалисты оценить ситуацию. Если умерший подходит для донорства органов, происходит официальная процедура констатация смерти головного мозга. Во всём мире она проводится однократно, но в России – дважды с интервалом в шесть часов.
Чтобы пересадить орган, у трансплантологов есть от 12 до 24 часов.
– То есть человек, которому требуется пересадка, всегда должен быть готов к трансплантации?
– Фактически да. Речь о жизни и смерти. Пациенты приезжают среди ночи за полчаса полностью готовыми.
Орган для пересадки молекулярно-генетическая лаборатория центра тщательно подбирает по совместимости с будущим его обладателем, чтобы не было отторжения. Большую роль играет фактическое состояние пациента. Орган пересаживают самому нуждающемуся.
Не отказался – значит согласен
– Согласия родственников умершего на изъятие его органов для пересадки не требуется?
– Сегодня Россия в этом вопросе находится в поле презумпции согласия. Если при жизни человек документально не заявил, что он не согласен отдать после смерти свои органы для пересадки, то это расценивается как согласие. Согласия родственников умершего не требуется.
Поймите, тайно врачи ничего не делают! В среднем в процессе изъятия и пересадки одного органа задействовано 26 человек. Плюс процедура законодательно очень жёстко прописана. Проводить пересадку органов гражданам России на коммерческой основе запрещено.
Я не раз предлагал ввести в Нижегородской области паспорт потенциального посмертного донора, где будут все данные человека и его согласие на изъятие органов после смерти головного мозга. Это бы значительно упростило процесс.
Люди порой рассуждает об этике, пока не заболевают сами или трансплантация не требуется их близким. Яркий пример – соседняя республика Татарстан, где большинство жителей исповедует ислам. Там процент трансплантаций органов от посмертного донора уже выше, чем в Москве.
– Как вы относитесь к перспективе того, что органы для пересадки можно будет выращивать искусственно, а не изымать у других людей?
– Такие работы учёные ведут, и, на мой взгляд, перспективы здесь хорошие. В США уже пересадили пациенту одну искусственно выращенную почку. В России пока такой практики нет.
Хирургов не хватает
– Пересаживать искусственно выращенные органы всё равно будут люди. Трансплантологи – это особая каста хирургов? Каждый ли специалист может выполнять такие сложные операции?
– Научим. Вопрос в другом: сегодня в России медицина перестала оказывать помощь, а стала предоставлять услуги. Хотя нас в своё время всё же учили пациентам помогать, а не обслуживать их. В хирурги сегодня молодёжь не идёт. Между тем когда-то это была самая престижная медицинская специальность.
Народу в медицинский вуз поступает много, но каждый год мы на кафедре факультетской хирургии и трансплантологии едва набираем 10 человек в ординатуру, а надо минимум 30! Не секрет, что сегодня хирургов не хватает в городских и центральных районных больницах. Проще же в косметологию пойти и делать платную пластику!
Есть проблемы и с квотированием операций. Например, на конец августа все федеральные квоты на 2023 год по трансплантации органов в Нижегородской области выполнены. Пока такие операции в регионе проводятся только на базе Приволжского окружного медицинского центра. У центра федеральное финансирование. Областная казна выделять деньги на трансплантацию не имеет права, для этого операции должны выполняться в подведомственных учреждениях. В том же Татарстане власти республики активно поддерживают трансплантологию.
В 2023 году в республике практически всем нуждающимся сделали операции по пересадке печени. В Нижегородской области пересадки печени ждут более 150 пациентов, почки – более 300. А ведь когда-то мы ездили казанских врачей консультировать по поводу их первых операций…
Надо понимать, что трансплантация полностью возвращает человека в нормальную жизнь. Люди после пересадки органа живут, работают, рожают детей. В Нижегородской области таких пациентов больше десятка. В регионе есть первый в России опыт: после пересадки поджелудочной железы и почки женщина родила здоровую дочку. Девочку символично назвали Виктория. А до трансплантации пациентка в 20 лет почти ослепла, у неё отказали почки.
Скажу больше – операция фактически выгодна для регионального бюджета. Например, больным с почечной недостаточностью в терминальной стадии необходим ежедневный гемодиализ, который оплачивается из средств территориального Фонда обязательного медицинского страхования. После операции такой необходимости нет.
Даже лекарства для терапии после трансплантации органа пациент получает за счёт федеральных средств. Считается, что через 10 лет после пересадки органа можно снижать дозировку и практически отменять и приём поддерживающих лекарств. Человек здоров!











 Модно, красиво, убийственно. Почему вредны вейпы и слабый алкоголь
Модно, красиво, убийственно. Почему вредны вейпы и слабый алкоголь  Бабочка на шее. Врач-эндокринолог – о том, как защитить хрупкую щитовидку
Бабочка на шее. Врач-эндокринолог – о том, как защитить хрупкую щитовидку  Сон вместо таблеток. Иммунолог – о том, как противостоять инфекциям
Сон вместо таблеток. Иммунолог – о том, как противостоять инфекциям  Тут помню, тут не помню. Врач-психиатр – о том, как сохранить память
Тут помню, тут не помню. Врач-психиатр – о том, как сохранить память  Следи за собой. Как часто нужно проверяться у специалистов?
Следи за собой. Как часто нужно проверяться у специалистов?